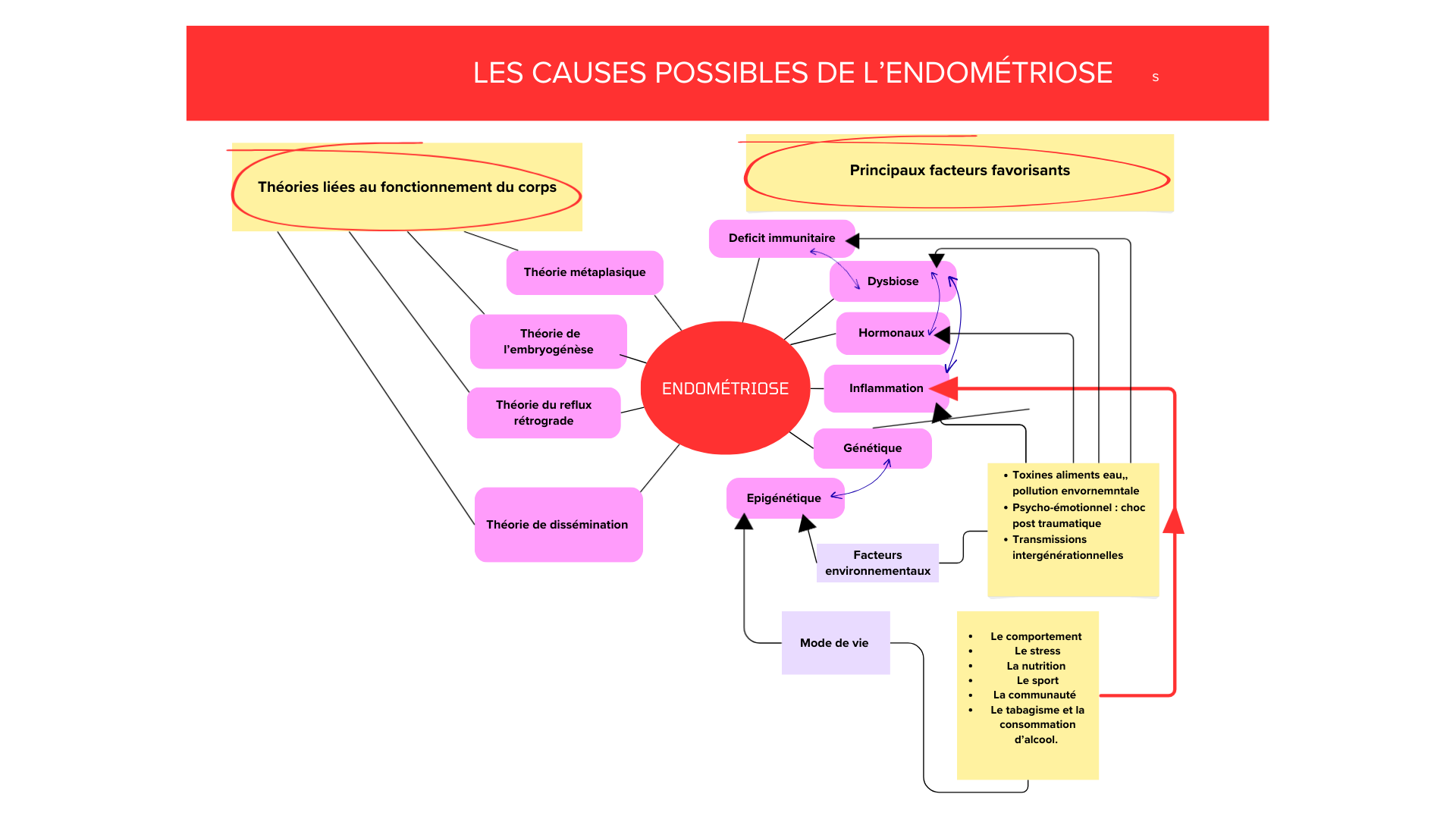
Les causes possibles de l'endométriose
Une partie des experts estime que l’origine de l’endométriose serait multifactorielle, avec des facteurs génétiques, immunologiques et hormonaux (1).
Son étiologie et sa pathogénèse sont encore mal établies.
Plusieurs théories ont été proposées, mais aucune n’ a été définitivement approuvée. Il est de plus en plus reconnu que plusieurs mécanismes, issus de plusieurs théories sont à l’œuvre dans le développement de l’endométriose. Cela explique la complexité et la multitude de symptômes et manifestations de l’endométriose.
Il est important de connaître les différentes théories de déclenchement de l’endométriose (théories de menstruation rétrograde, métaplasique, de dissémination…..), car en fonction de celle à laquelle votre médecin adhère, il proposera des traitements différents.
1. Théories liées au fonctionnement du corps:
Théorie métaplasique
En 1919, Meyer proposait la théorie de la métaplasie : un tissu peut se transformer en un autre tissu différencié en raison d’une origine embryologique identique. Soit, dans le cas de l’endométriose, la transformation d’une cellule normale en cellule pour l’endométriose. C’est un phénomène adaptatif et réversible.
Le tissu embryonnaire qui deviendra le péritoine, se transformerait en endométriose en réponse à une agression tissulaire extérieure prolongée (facteurs hormonaux, inflammation, chimie, infection, facteurs environnementaux, anomalies génétiques).
Cette théorie a été évoquée dès le début du 20ème siècle, elle a été reprise et affinée au fil du temps afin de déterminer quelle est la source de cette métaplasie (2).
Théorie de l'embryogénèse
La théorie de Müllérianose suggère que l’endométriose serait liée à une anomalie du développement embryonnaire de l’appareil génital féminin.(5)
Les canaux Müllériens sont les canaux qui forment les organes génitaux féminins en période fœtale et sont indifférenciés avec les organes génitaux masculins jusque 8 semaines. Du tissu Mullérien et des cellules endométriales pourraient être emprisonnés dans d’autres tissus et former des foyers d’endométriose : D’autres lésions pourraient donc avoir une origine dans « les restes embryonnaires » et pourraient persister et se développer par le processus métaplasique sous l’influence de facteurs hormonaux (œstrogène) ou génétique.
Cela expliquerait la présence d’endométriose chez l’homme et le fait qu’on n’en trouve pas qu’au niveau du pelvis.(2)
Théorie du reflux rétrograde
En France, on s’appuie encore sur la théorie du Dr John Sampson gynécologue (USA 1927) ou théorie de reflux rétrograde (appelée aussi la théorie de l’implantation). Le reflux menstruel de cellules endométriales, via les trompes de Fallope, se fixeraient sur le péritoine ou les organes intra-péritonéaux. Cette théorie de l’implantation expliquerait les lésions disséminées. Mais comment l’endomètre deviendrait de l’endométriose une fois sorti de l’utérus ? (2-3)
Or, cette théorie ne fait pas l’unanimité. Les preuves scientifiques montrent aujourd’hui qu’il y a peu de chance d’expliquer par elle seule la formation l’endométriose. Si les tissus étaient vraiment de l’endomètre, à chaque règle ils disparaîtraient transformés en sang qui coulerait. Or, cycle après cycles, les lésions sont là au même endroit. Elles vont juste changer d’apparence au fil des années (2 p 42).
L’ENDOMETRIOSE N’EST PAS DE L’ENDOMETRE EN DEHORS DE L’UTERUS.
Des études ont pu prouver qu’il existe des centaines de différences fondamentales entre l’endométriose et l’endomètre.
SOURCE Schéma IFEM

Plus de 80% des femmes ont un reflux lors des menstruations et bien heureusement pour elles, toutes n’ont pas l’endométriose !
On a retrouvé de l’endométriose chez des fœtus qui n’ont jamais eu de menstruations, ni de reflux. De même qu’on retrouve de l’endométriose chez des femmes qui n’ont pas d’utérus fonctionnel (Syndrome de Mayer-Rokitansky-Kuster-Hauster) (2)
Des cas d’endométriose chez l’homme ont été rapportés.
Ainsi, les êtres humains qui n’ont pas d’utérus, pas de menstruation, pas de reflux peuvent avoir de l’endométriose (2).
Théorie de la dissémination
Appelée aussi théorie de la « métastase » :
Au moment des règles, les cellules endométriales seraient aspirées par les vaisseaux et essaimeraient tout l’organisme via la circulation systémique (lymphatique et vasculaire), s’implantant ainsi à divers endroits du corps, en dehors de la cavité pelvienne. Reste à savoir comment elles s’implantent et se développent dans un environnement tissulaire différent.
2. Principaux facteurs favorisants
Déficit immunitaire -Dysbiose -Inflammation
- Beaucoup de recherches laissent entendre que l’endométriose pourrait être due à un problème du système immunitaire, elle serait assimilée avec un caractère auto-immun et inflammatoire. La maladie ne pourrait pas se développer sans la participation d’une réponse immunitaire dysfonctionnelle. En temps normal, le système immunitaire ne permet pas à des cellules de se développer dans des zones anormales. Chez les femmes atteintes d’endométriose, il y a une plus forte fabrication d’anticorps de nature auto-immune et une baisse de l’activité des cellules tueuses naturelles(NK) ou une production accrue de Cytokines inflammatoires. Elles sont constamment en train d’essayer de supprimer les lésions, mais sans succès, ce qui va causer de l’inflammation chronique et endommager les différents microbiotes intestinal et gynécologique, qui eux même jouent un rôle dans l’immunité humaine (1).
- Le rôle du microbiote sur la flore bactérienne de l’endomètre est devenue une cible d’intérêt pour les chercheurs depuis la découverte d’une bactérie associée à l’endométriose. Ils ont observé que 2/3 des femmes atteintes d’endométriose présentaient une infiltration d’une bactérie appelée Fusobacterium dans leur endomètre qui a entraîné une augmentation significative du nombre de la taille des lésions.
- Il ressort de ces études que ces bactéries sont en lien avec l’inflammation. Les mécanismes de l’inflammation semblent être impliqués dans le processus de fibrose ou adhérences associées à l’endométriose. Mais aussi dans les douleurs chroniques et le développement de la maladie, avec un rôle sur la prolifération des cellules endométriosiques.
Facteurs hormonaux
L’endométriose est une maladie Hormono-dépendante.
Les principales concernées sont les oestrogènes et la progestérone qui régulent le cycle menstruel.
RÔLE DE LA PROGESTERONE dans l’endométriose :
- Les tissus endométriosiques ont une faible réponse à la progestérone du fait de la diminution des récepteurs à la progestérone. Cela réduit l’efficacité des traitements hormonaux à réguler et inhiber le développement des implants endométriaux.
- La progestérone a des effets anti-inflammatoires mais comme elle moins efficace, elle contribue à l’inflammation persistante liée à l’endométriose. La conséquences est la production de cytokines et de facteurs de croissance, et favorise la survie et le développement des cellules endométriosiques.(8)
RÔLE DE L’OESTROGENE dans l’endométriose :
- Les lésions évoluent et se multiplient sous l’effet des œstrogènes, s’ensuit une augmentation de la néovascularisation et modification de la réaction inflammatoire locale. Les implants endométriaux ont des récepteurs aux œstrogènes et y sont sensibles, cela stimule leur croissance. Et les cellules endométriosiques peuvent produire des œstrogènes localement grâce à l’enzyme aromatase(qui convertit les androgènes en œstrogènes). Cette production locale renforce la croissance des implants endométriosiques, c’est le serpent qui se mord la queue. Le cycle infernal : il est AUTO-ENTRETENU.(8)
- Les facteurs hormonaux sont aussi impliqués par un excès d’œstrogènes circulants en relation avec la surrénale et son hyper sécrétion de cortisol face au stress. Mais aussi en relation avec la dysbiose intestinale. En effet, il existe un lien entre notre microbiote intestinal et les niveaux d’œstrogènes dans le corps. Ce qui fait le lit de l’endométriose, c’est aussi l’excès d’un œstrogène circulant.(1)
Rôle de la génétique
On estime qu’un peu plus de la moitié d’entre nous (51 % d’entre nous, pour être exact) peut naître avec des gènes qui nous prédisposent à l’endométriose. Quand on déclare de l’endométriose, on se rend compte qu’on n’est pas la seule au sein d’une famille.
L’héritage génétique est à l’origine de l’endométriose familiale, c’est-à-dire que vous avez plus de chances de développer une endométriose si votre mère en est atteinte (2-3-4).
En 2023, des chercheurs ont passé en revue des études sur ce sujet, ils se sont vite rendus compte que la génétique ne pouvait être comprise sans l’épigénétique : c’est-à-dire l’influence de l’environnement sur l’expression de nos gènes, modifiant le comportement des cellule endométriales et formeraient des lésions en dehors de l’utérus. (5).
Rôle de l'épigénétique :
Enfin, récemment on s’intéresse de plus en plus aux transformations épigénétiques au sein de cellules « endo normales » en cellules endométriosiques qui expliqueraient les lésions au niveau intra abdominal.
L’épigénétique est l’étude des changements dans l’activité des gènes : 85% de notre ADN est évolutif en fonction de notre mode de vie (5).
Il n’implique pas de modification de la séquence d’ADN : LES MODIFICATIONS EPIGENETIQUES SONT DONC REVERSIBLES et TRANSMISSIBLES.
SOURCE Schéma site : INSERM

Les modifications épigénétiques sont induites par l’environnement au sens large, elles vont modifier le développement ou l’activité dans la cellule.
Pour rester en bonne santé, il faut travailler sur les piliers indissociables de la maladie liés au mode vie et aux facteurs environnementaux.
LE MODE DE VIE :
- Le comportement
- Le stress
- La nutrition
- Le sport
- La communauté
- Le tabagisme et la consommation d’alcool.
LES FACTEURS ENVIRONNEMENTAUX :
- Les études animales et les études épidémiologiques sur les humains, démontrent une incidence et une gravité accrue de l’endométriose lorsqu’elles sont exposées à des toxines tels que : les dioxines, le distilbène, les polychlorobiphényles (PCB), les organo-pesticides, le bisphénol (BPA), les hormones et les antibiotiques trouvés dans notre approvisionnement alimentaire (6-7).
Les facteurs comme l’exposition aux UV, au soja en grande quantité in utéro et dans l’enfance ont été évoqués.
Psycho-émotionnel : choc post traumatique
Transmissions intergénérationnelles
L’épigénétique offre des pistes intéressantes pour la PRISE EN CHARGE EN PLURIDISCIPLINARITE.
SOURCES :
- Endholistic
- DNA methylation in endometriosis (méthylation de l’ADN dans l’endométriose). Molecular medicine reports, 13(4), 2939-2948.
- Dr Ariane Giacobino : Peut-on se libérer de ses gênes ? L’épigénétique.2018 Edition STOCK
Hansen, K. A., et Eyster, K. M. (2010). Genetics and genomics of endometriosis (Génétique et génomique de l’endométriose). Clinical obstetrics and gynecology, 53(2), 403-412.
- Alegría-Torres JA, Baccarelli A, Bollati V. Epigenetics and lifestyle. Epigenomics. 2011 Jun;3
- Pour plus d’informations lire ENDOCYCLOPEDIE
Facteurs psycho-sociaux :
Les évènements traumatiques de l’enfance , comme les abus sexuels ou la maltraitance peuvent augmenter les risques de développer la maladie affectant le système hormonal et immunitaire.
Le stress chronique, les chocs post-traumatiques, l’anxiété et la dépression peuvent favoriser et aggraver l’apparition et le développement des lésions et augmenter la sensibilité à la douleur.
3. Conséquences des lésions et des adhérences
Les lésions
La croissance des lésions d’endométriose fait qu’elles vont devenir de plus en plus volumineuses.
Elles vont se comporter comme des tumeurs bénignes, infiltrant les organes du pelvis, leurs tissus avoisinants et l’abdomen.
Elles vont déformer les organes et perturber leur fonctionnement.
Les adhérences
Lorsque l’inflammation chronique s’ensuit, elle endommage la capacité de nos cellules à obtenir de l’oxygène.
Pour survivre à cette asphyxie, nos cellules endométriales normales ont une tactique de survie épigénétique de dernier recours : se transformer en cellules mésenchymateuses. Malheureusement, ses nouvelles cellules mésenchymateuses endométriales peuvent commencer à adopter des comportements encore plus proches de ceux de l’endométriose : une invasion accrue dans les petits coins et recoins, une capacité renforcée à migrer dans le corps, et une résistance encore plus grande à la mort cellulaire (1-2).
C’est une forme de tissu cicatriciel, qui peut se rigidifier avec le temps et donc générer de symptômes. cela aggrave l’inflammation et nous voilà reparti dans la boucle infernale.
Les organes perdent de leur mobilité, voire se distordent engendrant douleurs et problèmes physiques.
Petit rappel : les adhérences sont invisibles à l’imagerie.
4. Conclusion : Endométriose une origine multifactorielle
L’endométriose serait donc influencée par une combinaison complexe de facteurs de risques :
hormonaux, génétiques, environnementaux, et par le mode vie.
Les études suggèrent que l’interaction de ces facteurs contribueraient au développement et à la progression de la maladie.